L’assenza della psichiatria nel processo decisionale sui trattamenti per la disforia di genere
Uno studio di Jillian Spencer e Roberto D’Angelo, intitolato “A reflection on how the absence of a psychodynamic perspective may disadvantage gender care and decision-making” e pubblicato sulla rivista scientifica Australasian Psychiatry, affronta in modo critico l’approccio oggi dominante nella cura della disforia di genere in età pediatrica.
Assenza di prove solide
Gli autori partono da un dato ormai confermato da numerose revisioni sistematiche: l’evidenza scientifica a sostegno delle pratiche di transizione sociale, dei bloccanti della pubertà e della somministrazione di ormoni cross-sex è debole.
Non esistono prove solide che tali interventi riducano il rischio suicidario, mentre sono ben documentate le conseguenze irreversibili e potenzialmente gravi, tra cui sterilità, perdita della funzione sessuale, complicazioni mediche e pentimento.
Non a caso, la recente Cass Review nel Regno Unito ha raccomandato di sospendere l’uso dei bloccanti al di fuori di studi clinici e di limitare fortemente l’accesso agli ormoni.
La domanda centrale dello studio è: come ha potuto la psichiatria accettare e sostenere interventi così poco supportati dall’evidenza?
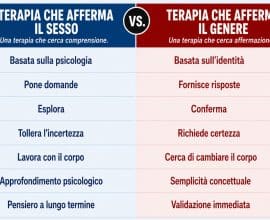
L’assenza della psichiatria nel processo decisionale
Un punto centrale sollevato da Spencer e D’Angelo riguarda il ruolo della psichiatria o meglio la sua assenza nel dibattito e nella pratica clinica che ha portato all’adozione diffusa delle terapie affermative.
La psichiatria, che per vocazione dovrebbe occuparsi della comprensione della sofferenza psichica nelle sue dimensioni consce e inconsce, si è progressivamente ritirata da un’analisi critica dei percorsi proposti ai minori con disforia di genere.
Gli autori individuano alcune cause:
- Il predominio del paradigma biomedico: negli ultimi decenni la psichiatria ha progressivamente abbandonato la sua radice psicodinamica e relazionale, accettando di ridursi a branca della medicina orientata al trattamento sintomatico, con diagnosi veloci e interventi farmacologici standardizzati. Questa impostazione ha lasciato poco spazio a riflessioni sulla complessità dell’esperienza soggettiva dei ragazzi e sul significato che l’identificazione trans può assumere all’interno della loro storia di vita.
- La paura di essere accusati di “conversion therapy”: qualsiasi tentativo di esplorare criticamente i vissuti inconsci, le paure, le ambivalenze o i conflitti che possono accompagnare l’identificazione trans viene spesso bollato come pratica di conversione. Questo ha paralizzato molti psichiatri, spingendoli ad adottare un atteggiamento passivo o meramente confermativo, pur di non essere stigmatizzati professionalmente.
- Il vuoto di leadership clinica: la psichiatria avrebbe potuto – e dovuto – assumere un ruolo guida nel proteggere i minori da percorsi frettolosi e potenzialmente dannosi. Invece, si è allineata acriticamente al modello affermativo, rinunciando alla propria funzione critica. La mancanza di riflessione psicodinamica ha impedito di interrogarsi su dinamiche controtransferali, pressioni sociali e motivazioni inconsce che hanno potuto influenzare tanto i pazienti quanto i clinici. (La dinamica controtransferale si riferisce all’insieme delle risposte emotive, inconsce e inconsapevoli, che un terapeuta prova nei confronti del proprio paziente, in reazione alle traslazioni (transfert) che quest’ultimo proietta su di lui. Si tratta di un fenomeno inevitabile, sia concordante che complementare, che, se gestito con consapevolezza, può diventare una risorsa preziosa per la comprensione profonda del paziente e per l’efficacia della terapia).
- Diagnostic overshadowing: gli autori richiamano il concetto di oscuramento diagnostico: problematiche complesse come traumi, disturbi dell’umore, difficoltà relazionali o autolesionismo vengono assorbite sotto l’etichetta unica di “gender dysphoria”. In questo modo, la psichiatria ha smesso di esplorare le molteplici radici della sofferenza, appiattendo la diagnosi e suggerendo un’unica “cura”: la transizione medica.
In questo senso, l’assenza della psichiatria non è stata solo una mancanza di partecipazione, ma una vera e propria rinuncia al suo mandato etico e scientifico: quello di custodire la complessità della mente umana, mantenere vivo il dubbio e proteggere i pazienti dall’essere ridotti a etichette o sintomi.
Criticità dell’attuale approccio
Lo studio mette in luce diversi punti critici dell’attuale approccio meramente affermativo:
- Riduzione al sintomo: senza una prospettiva psicodinamica, la sofferenza del giovane viene trattata unicamente a livello superficiale, come se il problema fosse solo l’identità di genere dichiarata, senza esplorare possibili radici nel trauma, nelle difficoltà relazionali o nello sviluppo psichico.
- Confusione tra accoglienza e conferma: simboli come bandiere arcobaleno o distintivi con i pronomi, seppur pensati per mostrare inclusività, rischiano di condizionare la relazione clinica. Il paziente può sentirsi obbligato a confermare un’identità trans, inibendo dubbi e paure per non deludere il terapeuta.
- Reazione difensiva dei clinici: l’eccessiva enfasi positiva e celebrativa della transizione può essere letta come una “formazione reattiva”, cioè un meccanismo di difesa contro emozioni più dolorose come impotenza, angoscia o disperazione. Così, la complessità psicologica viene oscurata e ridotta a “disforia di genere” da trattare con un protocollo standard.
- Vulnerabilità degli operatori: i clinici stessi, spesso portatori di esperienze personali di diversità sessuale o di vissuti di vergogna e discriminazione, possono inconsciamente trasferire queste dinamiche nei pazienti. Ciò può favorire l’incoraggiamento a percorsi medici irreversibili come forma, non sempre consapevole, di risoluzione delle proprie ferite.
- Il rischio di sterilizzazione: un punto particolarmente delicato riguarda la sterilità come conseguenza della transizione precoce. Gli autori si chiedono come sia stato possibile che adulti responsabili abbiano acconsentito a privare ragazzi in difficoltà della possibilità futura di generare figli, senza interrogarsi sulle motivazioni profonde che spingono a una simile leggerezza.
Conclusione
Spencer e D’Angelo sostengono che la psichiatria, rinunciando a un approccio psicodinamico, abbia lasciato spazio a forze inconsce che hanno alimentato una promozione acritica della “gender affirming care” pediatrica.
Oggi la professione è chiamata a un serio processo di riflessione e revisione, recuperando la capacità di tollerare l’incertezza, esplorare i conflitti inconsci e garantire una vera leadership clinica, centrata sulla protezione dei giovani pazienti e non sull’adesione a ideologie o soluzioni semplicistiche.